Hielspoor: symptomen, oorzaken en behandelingen


Fasciitis plantaris wordt gekenmerkt door de ontsteking van de fascia plantaris (of aponeurosis plantaris), een dik peesblad ter hoogte van de voetzool dat het hielbeen met de tenen verbindt.
De term hielspoor wordt vaak als synoniem gebruikt voor fasciitis plantaris, maar dat is niet helemaal correct. Hielspoor verwijst naar doornvormige verkalkingen ter hoogte van het hielbeen, die maar bij ongeveer de helft van de patiënten met fasciitis plantaris te zien zijn. Er is dus een verschil tussen de beide termen.
Wat is de fascia plantaris?
De fascia plantaris is rekbaar als een dik elastiek en wordt beschouwd als een soort verlengstuk van de achillespees. Anatomisch gezien verbindt de fascia plantaris echter twee beenderen (het hielbeen en de middenvoetsbeentjes): het is dus een ligament en geen pees (die een spier met een bot verbindt).
De fascia plantaris ondersteunt de voetboog en absorbeert de schokken, het speelt dus een grote rol in de normale biomechanica van de voet.
De meest voorkomende oorzaak van hielpijn
Fasciitis plantaris is de meest voorkomende oorzaak van hielpijn bij volwassenen. In de algemene bevolking zal ongeveer 1 op 10 personen tijdens zijn leven deze aandoening krijgen, in het bijzonder:
- Personen met overgewicht;
- Wie een staand beroep uitoefent;
- Wie vaak loopt of wandelt;
Fasciitis plantaris komt vaker voor bij personen tussen 40 en 60 jaar en ietwat vaker bij vrouwen dan bij mannen.
Wat is het verschil tussen fasciitis plantaris en hielspoor?
In de volksmond wordt fasciitis plantaris vaak hielspoor genoemd, maar dat is eigenlijk een verkeerde benaming. Deze vage en weinig specifieke term verwijst naar de doornvormige verkalkingen (botaangroei) ter hoogte van het hielbeen die lijken op de sporen van een ruiter. De term suggereert ten onrechte dat deze verkalkingen de oorzaak zouden zijn van de pijn. Er bestaat echter geen enkel oorzakelijk verband tussen de aan- of afwezigheid van deze doornvormige verkalkingen (hielspoor) en de symptomen van fasciitis plantaris.
De doornvormige verkalkingen kunnen ook optreden bij personen zonder fasciitis plantaris en worden vaak eerder toevallig ontdekt tijdens beeldvorming. Ongeveer de helft van de patiënten met fasciitis plantaris heeft dergelijke verkalkingen, de andere helft niet.
Wat zijn de symptomen van fasciitis plantaris?
Fasciitis plantaris uit zich voornamelijk als pijn in de voetzool, rond de hiel en de voetboog, die vaak verergert na rust of na lopen op blote voeten of op een harde ondergrond. We leggen de symptomen van deze voetaandoening in meer detail uit.
alles over de symptomen van fasciitis plantaris
Wat zijn de oorzaken en risicofactoren voor fasciitis plantaris?
Fasciitis plantaris ontstaat vaak door slijtage of herhaalde belasting van de fascia plantaris. Het wordt beschouwd als een overbelastingsblessure die kan leiden tot microscheurtjes en ontstekingen. Wat zijn de oorzaken en risicofactoren van fasciitis plantaris.
Alles over oorzaken en risicofactoren
Wanneer moet je een arts raadplegen?
Plotselinge of aanhoudende pijn ondanks rust, tintelingen, verlies van gevoel, abnormaal warmtegevoel in de hiel ... Wat zijn de signalen die je ertoe moeten aanzetten een arts te raadplegen?
Wanneer moet je naar een arts gaan?
Hoe wordt fasciitis plantaris gediagnosticeerd?
De diagnose van fasciitis plantaris is gebaseerd op een analyse van de hielpijn en een lichamelijk onderzoek dat een lokaal pijnpunt aantoont in de buurt van de oorsprong van de fascia plantaris. Aanvullende onderzoeken zoals röntgenfoto's of MRI's (magnetic resonance imaging) zijn over het algemeen niet nodig.
Lees meer over de diagnose van fasciitis plantaris
Welke behandelingen zijn er voor fasciitis plantaris?
Fasciitis plantaris is over het algemeen een goedaardige aandoening die vaak binnen een jaar vanzelf verdwijnt. Het kan echter de kwaliteit van leven aantasten, waardoor patiënten behandeling zoeken. Er zijn veel opties, maar de effectiviteit ervan is vaak onzeker en de behandeling is vooral gericht op het verlichten van de symptomen.
Wat zijn de beschikbare behandelingen?
Zeven oefeningen om fasciitis plantaris te verlichten
Van alle mogelijke opties om de pijn van fasciitis plantaris te verlichten, zijn rekoefeningen ongetwijfeld de gemakkelijkste om uit te voeren. Ontdek 7 rekoefeningen om thuis uit te voeren en voer ze gemakkelijk uit dankzij onze eenvoudige uitleg en illustraties.
Hoe kun je fasciitis plantaris voorkomen?
Fasciitis plantaris veroorzaakt onaangename pijn in het hielgebied en kan de levenskwaliteit van patiënten aantasten. Wat kun je doen om te voorkomen dat je er last van krijgt? Kan fasciitis plantaris worden voorkomen?
Meer over de preventie van fasciitis plantaris
Conclusie: welke behandeling kiezen?
Van niet-invasieve behandelingen tot chirurgische ingrepen, er zijn veel opties. Maar met zoveel opties, wat moet je kiezen en waar moet je beginnen? Hier zijn onze aanbevelingen.
Pijn onder de voetzool, rond de hiel en de voetboog is het voornaamste symptoom van fasciitis plantaris. De pijn komt meestal voor ter hoogte van de aanhechting van de fascia plantaris aan het hielbeen, meestal aan de binnenkant maar soms ook aan de buitenkant.
Mogelijke kenmerken van de pijn zijn:
- Een scherpe of stekende pijn wanneer de voet gebruikt wordt of er druk op de hiel uitgeoefend wordt.
- De pijn is vaak intenser bij de eerste stappen na het opstaan of na een rust- of zitperiode, en verdwijnt langzamerhand na enkele minuten stappen of bewegen.
- Op blote voeten of op harde ondergrond stappen kan de pijn verergeren.
Ontdek de oorzaken van fasciitis plantaris
Druk of spanning op de fascia plantaris verhoogt wanneer je gewicht op de voet zet, bijvoorbeeld als je rechtstaat of als je je afduwt op de bal van je voet en je tenen. Deze twee bewegingen vinden plaats bij het stappen of bij het lopen.
Bij overbelasting of met de tijd kan de fascia een deel van zijn elasticiteit of veerkracht verliezen en geïrriteerd geraken tijdens de normale dagelijkse activiteiten.
Meestal ontstaat fasciitis plantaris aan één voet maar soms aan beide voeten tegelijkertijd.
Een overbelastingsletsel
De exacte oorzaken van fasciitis plantaris zijn niet goed gekend omdat de meeste studies rond dit onderwerp niet werden opgezet om een oorzakelijk verband vast te stellen.
Fasciitis plantaris wordt vaak als een overbelastingsletsel beschouwd: herhaaldelijke druk en spanning kan microscheurtjes veroorzaken in de fascia plantaris, met een ontsteking ervan tot gevolg. En constante uitrekking van de fascia kan chronische slijtage veroorzaken.
Men denkt daarom dat fasciitis plantaris een multifactorieel proces is, waarin zowel acute ontsteking als chronische slijtage een rol spelen.
De risicofactoren van fasciitis plantaris
Factoren die mogelijks het risico op kleine beschadigingen van de fascia plantaris verhogen zijn onder andere:
- Overmatig trainen (bv. hardlopen en vooral bij een plotse toename van de loopafstand; klassieke dans of aerobics).
- Het dragen van schoenen die de voet niet genoeg steunen zoals teenslippers.
- Lopen op een harde ondergrond (inclusief sommige synthetische atletiekpistes).
- Een abnormale biomechanica van de voet. Platvoeten, holvoeten, overpronatie (pronatie is de natuurlijke beweging van het enkel- en voetgewricht wanneer de voet tijdens het stappen of lopen naar binnen kantelt) of een atypisch stappatroon kunnen extra spanning of druk op de fascia plantaris veroorzaken.
- Beperkte dorsiflexie van de enkel (d.w.z. een beperkte capaciteit om de voet en de tenen omhoog in de richting van het scheenbeen te bewegen, bv. als gevolg van een te korte achillespees of kuitspier).
- Langdurig stappen of rechtstaan op harde ondergronden, bv. fabrieksarbeiders, leerkrachten en andere beroepsgroepen die het grootste deel van de werktijd stappen of rechtstaan op een harde ondergrond.
- Overgewicht of obesitas: Overgewicht oefent een bijkomende druk uit op de fascia plantaris. Bij niet-sporters is het verband tussen fasciitis plantaris en de body mass index bewezen, maar bij sporters is dat niet het geval.
- Type 2 diabetes.
Wanneer moet je naar een arts gaan?
In geval van pijn aan de hiel raadpleeg je best een huisarts als:
- de symptomen plotseling ontstaan zijn na een ongeval of een val op de voet. Het kan wijzen op een voetbreuk.
- er tintelingen of gevoelsverlies optreden in je voet of been. Dit kan wijzen op zenuwproblemen.
- je hiel rood, gezwollen en warm is. Dit kan wijzen op een ontsteking.
- Je lijdt aan diabetes en hebt pijn aan je voeten: voetproblemen kunnen ernstiger zijn als je diabetes hebt.
- je constant pijn aan de hiel ondervindt, ook ‘s nachts of wanneer je ligt of zit.
- de pijn aan de hiel niet vermindert ondanks rust, het vermijden van uitlokkende factoren en het dragen van schoenen waarin je de pijn minder voelt.
- de pijn aan de hiel verergert of constant terugkeert.
- de hielpijn ernstig is of je belet de activiteiten van het dagelijks leven uit te voeren.
De diagnose van een fasciitis plantaris berust voornamelijk op een analyse van de medische voorgeschiedenis van de patiënt en een lichamelijk onderzoek. In het algemeen moeten twee factoren aanwezig zijn:
- De symptomen: voorgeschiedenis van hielpijn die verergert wanneer je begint te stappen.
- Een lichamelijk onderzoek: wanneer de arts de voetzool betast, zal hij of zij een lokaal pijn- of drukpunt opmerken dicht bij de aanhechting van de fascia plantaris, dus aan de binnenkant, dichtbij het hielbeen.
Andere onderzoeken, zoals laboratoriumtesten, beeldvorming (bv. radiografieën) of biopsieën, hebben meestal geen toegevoegde waarde ten opzichte van enkel een klinische diagnose en zouden niet systematisch gebruikt mogen worden. Soms wordt beeldvorming (bijvoorbeeld MRI, echografie) uitgevoerd om andere oorzaken van hielpijn uit te sluiten.
Wat zijn de mogelijke behandelingen
Fasciitis plantaris is een goedaardige aandoening die spontaan geneest, meestal binnen het jaar. Patiënten hebben echter vaak een slechte levenskwaliteit omdat hun hielpijn hun dagelijkse en sportieve activiteiten bemoeilijkt. Daarom zoeken ze soms een behandeling nog voor de symptomen spontaan verdwijnen.
Er zijn veel opties voor het behandelen van fasciitis plantaris. Ze zijn echter soms duur en hun doeltreffendheid is vaak twijfelachtig. Over het algemeen is de kwaliteit van de bestaande studies onvoldoende, met als gevolg een gebrek aan overtuigend bewijs.
Het is daarom belangrijk om de voordelen goed af te wegen tegen de nadelen wanneer je overweegt om een niet-bewezen en soms dure behandeling op te starten voor deze goedaardige aandoening.
Spontane genezing van de fasciitis plantaris
De meerderheid van de patiënten met fasciitis plantaris herstelt volledig na verloop van tijd. Het doel van de behandeling is daarom eerder om symptomen tijdelijk te verlichten dan om het ziekteverloop op lange termijn te beïnvloeden.
Behandelingen zijn dus voornamelijk symptomatisch en het is vaak onduidelijk of ze ervoor zorgen dat je klachten beduidend sneller verdwijnen. Dus als je last hebt van fasciitis plantaris, verwacht dan niet dat je symptomen door een behandeling snel en volledig zullen verdwijnen.
Hoelang duurt een fasciitis plantaris?
Er is nog weinig geweten over de factoren die het natuurlijke verloop van fasciitis plantaris beïnvloeden. De symptomen duren meestal enkele maanden tot 18 maanden en verdwijnen vaak spontaan. Bij de meerderheid van de patiënten verdwijnt de pijn volledig binnen het jaar, ongeacht de behandeling.
Uitlokkende factoren vermijden om de symptomen van fasciitis plantaris te verlichten
Aangezien fasciitis plantaris meestal een overbelastingsletsel is, kunnen deze tips de symptomen verlichten:
- Neem rust en vermijd uitlokkende factoren: vermijd activiteiten waarbij je hiel fel belast wordt, zoals hardlopen, dansen, springen, langdurig staan, of pas je activiteiten aan. Verminder de frequentie of de duur van deze activiteiten. Als de pijn toeneemt tijdens sporten op harde oppervlakken, probeer dan te sporten op gras of in het bos. Als de pijn aanhoudt, kies dan voor een sport met minder impact op de hiel of voet, zoals zwemmen of fietsen. Blijf evenwel actief want lang zitten is niet goed.
- Draag schoenen waarin je de pijn minder voelt: zoek uit in welk soort schoen je de pijn het minst voelt. Dit kan verschillen van persoon tot persoon bv. schoenen die veel steun geven, schoenen met een harde en soepele zool. Stap niet op blote voeten als dat de pijn verergert.
- Verlies gewicht: het is onduidelijk of gewichtsverlies toekomstige opflakkeringen van fasciitis plantaris kan voorkomen. Hoe dan ook verbetert het zeker je algemene gezondheid en je levenskwaliteit, en verkleint het je risico op andere ziektes zoals bv. hart- en vaatziektes of diabetes.
Behandelingen van fasciitis plantaris
Eerstelijns niet-invasieve behandelingen van fasciitis plantaris
Stretchoefeningen
Je kunt stretchoefeningen doen van de fascia plantaris, de achillespees of de kuit om de symptomen van fasciitis plantaris te verlichten.
Veiligheid: Ze kunnen een lichte tot matige toename van de pijn tot gevolg hebben.
Voordelen: Gemakkelijk en kosteloos (tenzij een kinesitherapeut je bijstaat).
6 oefeningen om de symptomen van fasciitis plantaris te verlichten
Inlegzolen en hielpads
Je kan inlegzolen of hielpads of hielcups in silicone kopen om in je schoenen te leggen. Deze kunnen de voetboog ondersteunen of de druk op de hiel dempen.
Deze kunnen kant-en-klaar gekocht worden in de winkel (prefab) of op maat gemaakt worden door een orthopedisch technoloog (orthopedische zolen) of podoloog (podologische zolen).
Veiligheid: Het risico op ongewenste effecten is laag.
Voordelen: Gemakkelijk aan te brengen en niet duur (zeker als het om prefab zolen, hielpads of hielcups gaat).
Nadelen: Inlegzolen passen niet in alle soorten schoenen en het is niet gemakkelijk te weten welk type zool of hielpad of hielcup te gebruiken en voor hoelang. Op maat gemaakte zolen zijn duurder.
Nachtspalken
Nachtspalken zijn hulpmiddelen die 's nachts gedragen moeten worden om de kuitspier, de achillespees en de fascia plantaris te blijven rekken door de voet in een hoek van 90° te houden (de tenen wijzen naar de knie). Je kan kiezen tussen een harde nachtspalk (plastic) en een Strassburgsok. Ze moeten elke nacht gedurende 1 tot 3 maanden gedragen worden.
Voor wie? Ze worden gebruikt bij patiënten die voornamelijk last hebben van pijn en stijfheid in de ochtend (bij de eerste stappen).
Veiligheid: Er zijn weinig gegevens over mogelijke bijwerkingen van nachtspalken. Sommige patiënten verdragen niet dat de spalk constant rek veroorzaakt en hebben daarom moeite om te slapen, wat er voor kan zorgen dat ze de behandeling niet volhouden.
Voordelen: Gemakkelijk aan te brengen en relatief goedkoop (gemiddeld € 20 à € 50).
Nadelen: Niet eenvoudig om na te gaan welk type spalk je nodig hebt.
Taping
Deze behandeling bestaat uit het aanbrengen van tape op de voetzool of rond de enkel van de pijnlijke voet om steun te bieden en zo de pijn op korte termijn te verminderen.
Voor wie? Deze optie is voornamelijk bedoeld voor patiënten die onlangs een diagnose van fasciitis plantaris gekregen hebben met felle pijn of pijn onmiddellijk na het rechtstaan of bij de eerste stappen. Voor patiënten met chronische pijn zal deze behandeling waarschijnlijk geen soelaas bieden.
Veiligheid: Mogelijke ongewenste effecten zijn allergische reacties of huidirritatie door de tape, hinder door een te strakke taping of het optreden van nieuwe pijn in de onderste ledematen.
Voordelen: Gemakkelijk aan te brengen en goedkoop.
Nadelen: Onduidelijk hoe en hoelang de tape aangebracht moet worden.
Behandeling door schokgolftherapie, laser of dry needling
Extracorporele schokgolf (shockwave therapie)
Extracorporele schokgolf of shockwave therapie (ESWT) bestaat uit het toedienen van ultrasone golven, “schokgolven" in de hielstreek. Deze veroorzaken heel kleine letsels, die verondersteld worden om het natuurlijk herstelproces in de fascia plantaris in gang te zetten.
Deze techniek is ontleend aan de behandeling van nierstenen, die qua uiterlijk vrij gelijkaardig zijn aan de doornvormige verkalkingen die bij ongeveer 50 % van de patiënten met fasciitis plantaris aangetroffen wordt.
Extracorporele schokgolftherapie is de meest bestudeerde behandeling voor fasciitis plantaris. Hoewel veel studies een afname van de pijn of een verbetering van de functie na deze behandeling laten zien, is de kwaliteit van de studies over het algemeen laag en gaat het vaak om kleine effecten.
Voor wie? Wordt vooral gebruikt bij patiënten met aanhoudende symptomen die niet spontaan verdwijnen, bij voorkeur in combinatie met andere behandelingen.
Veiligheid: Patiënten ervaren deze behandeling vaak als pijnlijk. Mogelijke bijwerkingen zijn pijn na de behandeling (meestal tijdelijk), roodheid van de huid, blauwe plekken, zwelling of gevoelloosheid.
Voordelen: Niet-invasieve behandeling.
Nadelen: Deze therapie vermindert de pijn niet bij iedereen (de meeste bronnen melden een verbetering van de pijn bij 60 tot 70 % van de patiënten) en de resultaten kunnen onvoorspelbaar zijn. Bovendien is deze behandeling duurder dan andere niet-invasieve strategieën (zoals bijvoorbeeld stretchoefeningen en prefab hielpads of hielcups).
In België wordt schokgolftherapie niet door het RIZIV terugbetaald, enkel de daaraan gekoppelde consultatie en eventuele echografie worden gedeeltelijk terugbetaald.
Volgens de websites van een aantal ziekenhuizen ligt de prijs van schokgolftherapie tussen de € 50 en € 75 per sessie en de totale prijs (schokgolfbehandeling + consultatie + echografie) tussen de € 85 en € 145 per sessie. Over het algemeen zijn er 3 sessies nodig.
Laserbehandeling (Low Level Laser)
Deze therapie maakt gebruik van een laserstraal op de voetzool met als doel het herstelproces te stimuleren. Deze behandeling is in België (nog) niet zo bekend.
Veiligheid: Tot op heden werden geen bijwerkingen vastgesteld.
Voordelen: Het gaat om een niet-invasieve therapie.
Nadelen: De optimale parameters voor de behandeling, bv. de golflengte, de hoeveelheid energie, de duur, de frequentie … moeten nog bepaald worden. Deze behandeling is duurder dan andere niet-invasieve strategieën (bv. stretching en prefab hielpads of hielcups).
Dry needling
Bij dry needling worden naalden aangebracht in de zogenaamde “trigger points” van de kuitspieren of spieren in de voetzool: punten in de spieren waar je de pijn kan uitlokken door er druk op uit te oefenen. De bedoeling is dat de naald een soort kortstondige kramp uitlokt ter hoogte van het triggerpunt en dat de spier zich ontspant na het verwijderen van de naald.
Voor wie? Dry needling wordt meestal in combinatie met andere interventies toegepast.
Veiligheid: Mogelijke bijwerkingen zijn pijn tijdens en na de behandeling, onderhuidse bloedingen en lichte blauwe plekken. Meestal zijn ze goedaardig en verdwijnen vanzelf.
Voordelen: Waarschijnlijk goedkoper dan de schokgolf- en lasertherapieën. In België varieert de prijs naargelang de zorgverlener en zijn of haar conventiestatus.
Nadelen: Het is een invasieve behandeling.
Behandelingen met medicijnen en injecties
Niet-steroïdale anti-inflammatoire geneesmiddelen (NSAID’s)
De NSAID’S kunnen voor een korte periode gebruikt worden om de pijn en de ontsteking die gepaard gaan met fasciitis plantaris te verminderen, maar liefst onder toezicht van een gezondheidswerker.
Veiligheid: NSAIDs kunnen talrijke bijwerkingen hebben. Daarom moeten ze in de kleinste hoeveelheid gebruikt worden en voor een zo kort mogelijke periode.
De meest voorkomende bijwerkingen zijn maag- en darmklachten die kunnen leiden tot complicaties zoals maagzweer. Bij hoge dosissen kunnen cardiovasculaire bijwerkingen optreden (bv. een hartinfarct). Daarom is bijzondere voorzichtigheid geboden bij mensen die al maag- en darmproblemen hebben gehad, mensen met hart- of vaatproblemen, en ouderen die gevoeliger zijn voor deze bijwerkingen. In zeldzame gevallen kunnen NSAID's bestaande infecties, zoals infecties van de huid of weke weefsels, verergeren. Ze mogen daarom niet worden gebruikt bij patiënten met waterpokken of gordelroos.
Prijs: Vrij goedkope medicamenteuze behandeling.
Injecties met corticosteroïden
Corticosteroïden worden lokaal in de voet geïnjecteerd om de pijn te verzachten en de ontsteking die gepaard gaat met fasciitis plantaris te remmen.
Veiligheid: Mogelijke bijwerkingen van herhaalde injecties zijn aanhoudende pijn (de injectie zelf kan ook pijnlijk zijn), afname van het (schokabsorberende) vetweefsel van de hiel, infectie van de injectieplek, zenuwbeschadiging of scheuren van de fascia plantaris.
Hoewel er geen oorzakelijk verband aangetoond is tussen corticosteroïde-injecties en het scheuren van de fascia plantaris, geven de meeste klinische richtlijnen aan dat men voorzichtig moet zijn bij meerdere injecties, met een maximum van 2 tot 3 per jaar.
Prijs: Gematigde prijs.
Lokaal aan te brengen corticosteroïden
Corticosteroïden kunnen ook op de huid van de voet aangebracht worden in de vorm van een zalf om de pijn te verlichten en de ontsteking te remmen.
Veiligheid: Langdurig gebruik van lokaal aan te brengen corticosteroïden kan bijwerkingen veroorzaken zoals huidverdunning, striemen, permanente verwijding van bloedvaten zichtbaar onder het huidoppervlak, overmatige haargroei, vertraging in het genezingsproces en verandering in pigmentatie.
De enige studie waarbij lokaal aan te brengen corticosteroïden in combinatie met extracorporele schokgolftherapie bestudeerd werden, maakt geen melding van om het even welke bijwerking van het gebruik van lokaal aan te brengen corticosteroïden.
Prijs: Goedkoop.
Injecties met botulinetoxine
Botulinetoxine kan tijdelijk spieren verzwakken of verlammen. De injecties zijn dus bedoeld om spierontspanning te veroorzaken, waardoor de spanning in de fascia plantaris vermindert.
Veiligheid: Er is weinig bekend over de mogelijke bijwerkingen van botulinetoxine-injecties bij fasciitis plantaris. De bijwerkingen zijn over het algemeen mild en van voorbijgaande aard en kunnen bestaan uit tijdelijke pijn, lokale ontsteking (zwelling, gevoeligheid, roodheid rond de plek van de injectie), zwakte, koorts, duizeligheid enz. Ernstigere bijwerkingen, zoals afname van het schokabsorberend vetweefsel van de hiel of zenuwbeschadigingen, zijn zeldzamer.
Prijs: De prijs voor deze behandeling is gematigd tot hoog.
Bloedplaatjesbehandeling (PRP)
Bij deze behandeling wordt bloed afgenomen van de patiënt en behandeld om de bloedplaatjes te concentreren. Op die manier produceert men Platelet Rich Plasma (PRP). Dit plasma wordt vervolgens terug geïnjecteerd in de fascia plantaris. Dat PRP bevat groeifactoren die zouden moeten helpen bij het herstellen van verwondingen en het stimuleren van het genezingsproces.
Veiligheid: PRP-injecties worden als relatief veilig beschouwd (vooral in vergelijking met corticosteroïde-injecties) omdat het gaat om injecties met bloedproducten van de patiënt zelf (autoloog), zodat er normaal gezien geen allergieën of kruisinfecties ontstaan. Zoals bij elk type injectie zijn er echter kleine risico's op bloedingen, pijn, infectie en zenuwbeschadiging.
Prijs: Gematigd. In België komt het RIZIV niet tussen in de behandeling zelf maar mogelijks wel in de consultatie en de eventuele echografie die gepaard gaan met de behandeling.
Chirurgische ingrepen voor fasciitis plantaris
Fasciitis plantaris wordt zelden operatief behandeld. Het geldt als de laatste behandelingsoptie voor patiënten die last hebben van een ernstige chronische fasciitis plantaris, wanneer alle andere minder invasieve behandelingen geen resultaat opgeleverd hebben.
Veiligheid: Naast de hoge kosten kunnen deze operaties complicaties veroorzaken, zoals littekenvorming, tijdelijke zwelling van de hiel, hielbeenbreuk, zenuwbeschadiging, bloedingen, infectie of afplatting of verzwakking van de voetboog met pijn als gevolg.
De twee meest voorkomende soorten operaties zijn:
Kuitspierverlenging (of gastrocnemius recessie)
Deze operatie bestaat uit het verlengen van de kuitspier om de beweging van de enkel te vergroten en de flexibiliteit van de voet te verbeteren. Zo wordt de spanning op de fascia plantaris onrechtstreeks verminderd.
Losmaken van de fascia plantaris (of plantaire fasciotomie)
Tijdens deze operatie worden kleine sneetjes gemaakt rechtstreeks in de fascia plantaris om de spanning wat te verminderen.
Oefening 1 – Rekken van de fascia plantaris
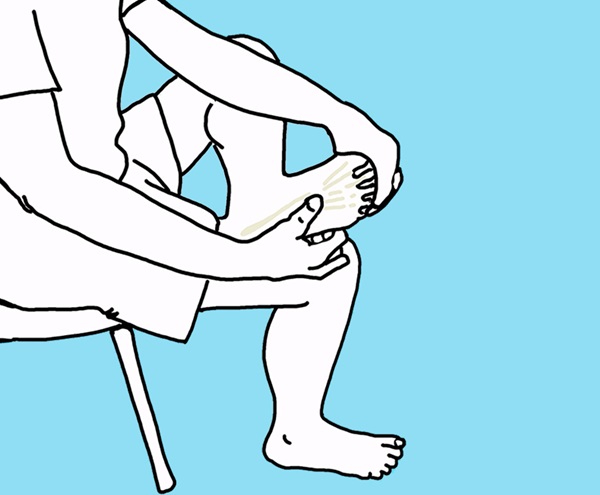
1. In zithouding leg je je pijnlijke voet op de dij van het andere been. Plaats de vingers van je hand (die aan de kant van de pijnlijke voet) net onder de basis van de tenen (aan de kant van de voetzool) en trek deze in de richting van het scheenbeen, totdat je rek in de voetboog voelt.
2. Betast je fascia plantaris met je andere hand om na te gaan of ze werkelijk gespannen is. Behoud de positie gedurende 10 seconden. Herhaal 10 keer. 3 keer/dag.
Oefening 2 – Rekken van de kuiten met een handdoek
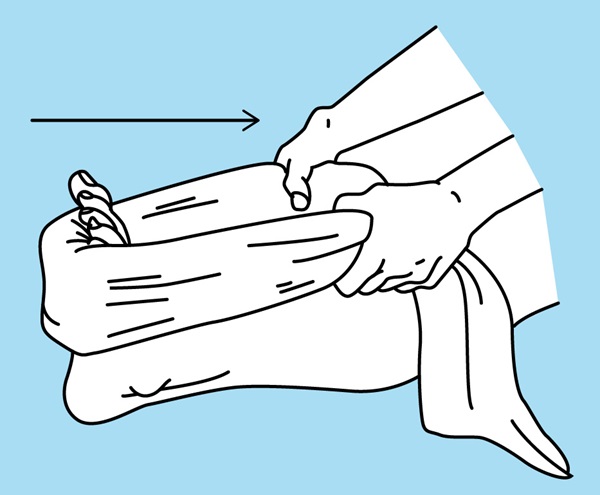
In zithouding met gestrekte benen wikkel je een handdoek rond je pijnlijke voet. Trek het bovengedeelte van je voet naar je toe.
Behoud de positie gedurende 10 à 30 seconden. Herhaal 5 keer. 2 keer/dag.
Oefening 3 – Tenen buigen met een handdoek
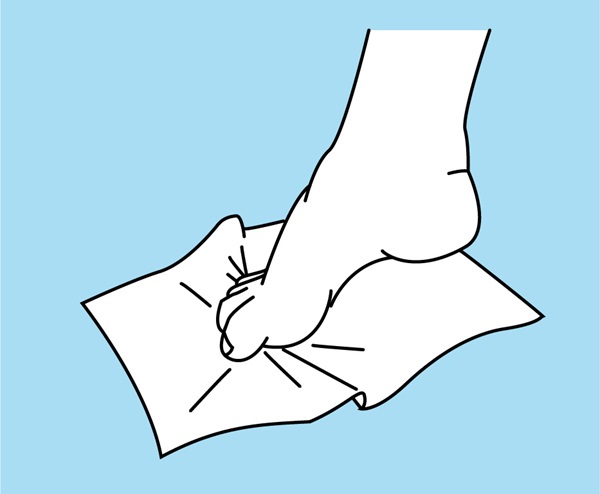
Grijp een handdoek vast met je tenen. Neem deze vast en laat weer los.
Herhaal gedurende 1 à 2 minuten. 2 maal/dag.
Oefening 4 – De hiel optillen
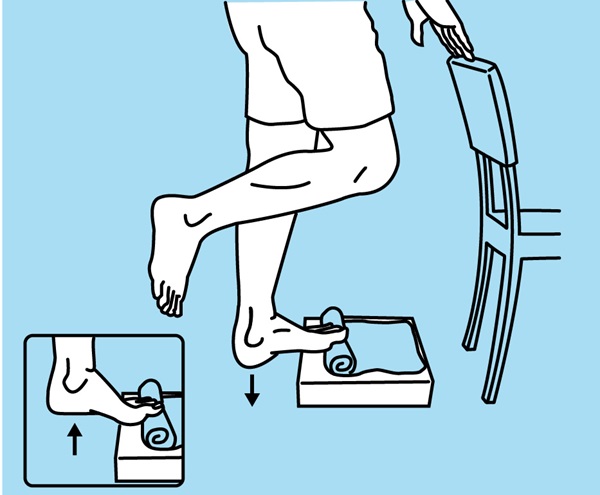
Ga op 1 voet op een trede of een platform staan, plaats een opgerolde handdoek onder je tenen. Til je hiel op in 3 seconden en ga weer naar beneden in 3 seconden. Pauzeer tussen het optillen en het afdalen.
Herhaal 12 keer. 1 dag op de 2.
Oefening 5 – Cirkels voet-enkel
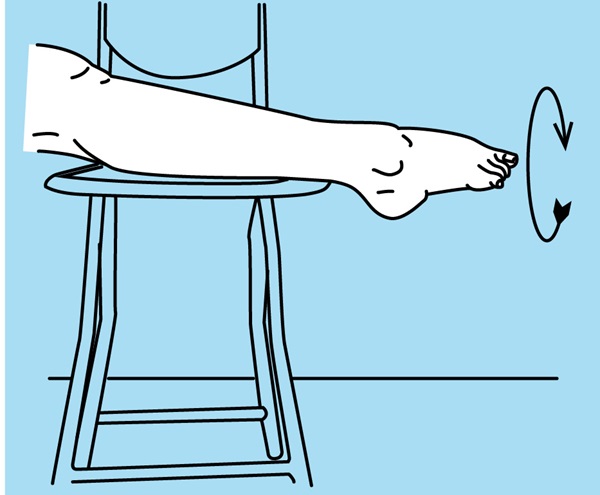
Met een been op een stoel, buig je voet naar voren. Maak cirkels met je voet door je enkel te draaien.
Herhaal 10 à 15 keer in beide richtingen, 1 maal per dag.
Oefening 6 – De tenen buigen
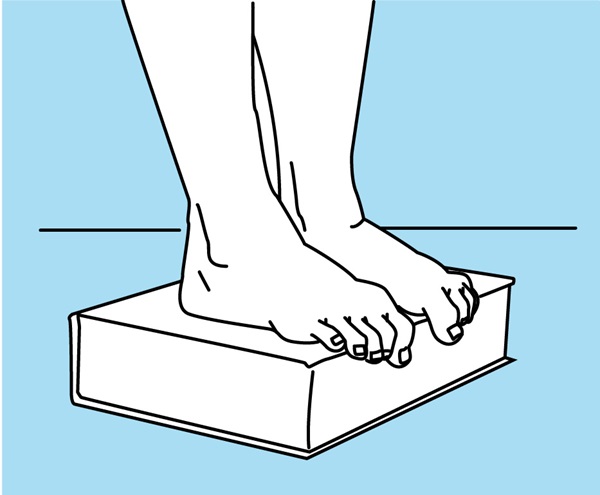
Sta recht op een dik boek en grijp de rand ervan met je tenen, en strek ze vervolgens uit.
Herhaal gedurende 2 minuten, 2 keer/dag.
Oefening 7 – De kuiten staand rekken
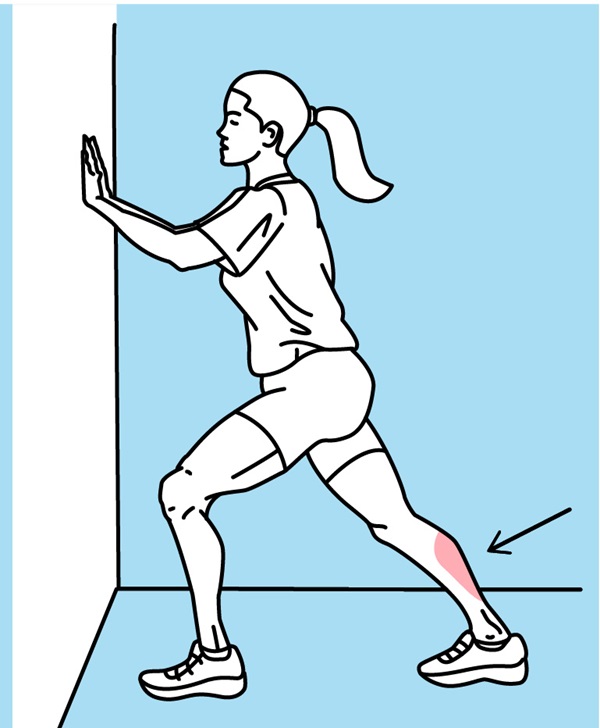
Ga rechtstaan met je handpalmen tegen de muur met je voeten naar voren wijzend. Plaats je pijnlijke voet achter de andere. Hou je achterste been gestrekt en je voorste been gebogen. Leun naar voren tot je rek in de kuit van het achterste been voelt.
Behoud de positie 15 à 30 seconden, 3 keer.
Fasciitis plantaris wordt vaak aan overbelasting gelinkt. Vermijd dus overmatige belasting. Op die manier kun je het risico op fasciitis plantaris (of een opflakkering ervan) verminderen. Een vermindering van de frequentie of de duur van de activiteiten die de hiel of voet fel belasten (bv. lopen, dansen, springen) kan eveneens helpen om ontsteking te voorkomen.
Daarentegen is het niet zeker dat de behandeling van onderliggende aandoeningen zoals obesitas, overgewicht of platvoeten opflakkeringen van fasciitis plantaris in te toekomst kan voorkomen.
Aangezien de doeltreffendheid van de verschillende behandelingsstrategieën voor fasciitis plantaris niet overtuigend is aangetoond door studies van goede kwaliteit, is het niet verrassend dat er ook geen duidelijk bewijs over de meest effectieve behandelingsstrategie is. Daarom moeten andere factoren bij de keuze van een behandeling in overweging genomen worden, zoals mogelijke bijwerkingen en de prijs.
Belangrijk om te weten alvorens een beslissing te nemen:
- De verschillende therapeutische opties zijn eerder gericht op het tijdelijk verlichten van de symptomen dan op het veranderen van het verloop van deze ziekte die meestal toch spontaan geneest.
- Hoewel sommige behandelingen gunstige effecten lijken te hebben voor sommige patiënten, is dit niet altijd het geval. Het is moeilijk om de resultaten te voorspellen en te weten of ze zullen aanhouden.
- De behandelingen hebben mogelijke bijwerkingen.
- Er zijn kosten aan verbonden alsook andere voor- en nadelen.
Daarom is het essentieel om de voordelen en mogelijke risico's van de voorgestelde behandelingen af te wegen. Als je van mening bent dat je levenskwaliteit sterk verminderd is en je wilt actie ondernemen in plaats van te wachten tot de symptomen spontaan verdwijnen, kun je overwegen om verschillende behandelingen (opeenvolgend of gelijktijdig) te ondergaan, maar zonder garanties op succes.
- Niet-invasieve strategieën zoals stretchoefeningen, prefab inlegzolen, nachtspalken en tapen zijn over het algemeen gemakkelijk toe te passen, hebben relatief lichte bijwerkingen en zijn goedkoop. Ze worden dus meestal als eerstelijnsbehandeling geprobeerd, hetzij als monotherapie, hetzij tezamen.
- Behandelingen met schokgolven, laser, dry needling en injecties in de voetzool (bijvoorbeeld met corticosteroïden, botulinetoxine, PRP) hebben over het algemeen een hoger risico op bijwerkingen en zijn duurder. Daarom worden ze meestal enkel overwogen als tweedelijnsbehandeling, als de symptomen aanhouden ondanks de bovengenoemde behandelingsstrategieën.
- Ten slotte kan een chirurgische behandeling de laatste optie zijn voor patiënten met ernstige chronische fasciitis plantaris. Deze optie kan enkel overwogen worden als alle andere minder invasieve behandelingen gefaald hebben.


